 病因
病因
病因:马拉色菌属(Pityrosporum)也称为糠秕孢子菌属,真菌学分类为有丝孢菌,属于担子菌门担孢目-担孢科。该属分为7个菌种。
1.糠秕马拉色菌(M.furfur) 为属标准株,可分为两种新模式:卵圆形和正圆形;孢子形态变化较大,可长出菌丝。
2.合轴马拉色菌(M.sympodialis) 为皮肤上最常见的一种,常与其他种同时存在,由于细胞很小,很难观察到出芽,主要特征为能分解七叶苷。
3.球形马拉色菌(M.globosa) 常存在于
花斑癣和
脂溢性皮炎中,菌落生长缓慢且表面有深在皱褶;细胞为球形,有许多芽管,特别见于患者的原代培养。
4.限制马拉色菌(M.restricta) 因其特征有限(包括过氧化氢酶活性)而得名,常从头皮及面部上获得,并常与其他种共同存在。
5.厚皮马拉色菌(M.pachydermatis) 是唯一的非嗜脂性马拉色菌,主要存在于动物和人类皮肤,可引起系统感染。
6.史洛邦马拉色菌(M.sloofiae) 可存在于动物和人身上,主要特征为在cremophor EI上不能生长且不能分解七叶苷;致病性尚不清楚。
7.蛎壳马拉色菌(M.obtusa) 非常少见,具有β-葡萄糖苷酶。
马拉色菌大多菌体含脂酶,以镶嵌形式存在于富含葡聚糖的细胞壁和(或)细胞膜系统,脂酶将脂质分解为脂肪酸,以自身代谢提供必需的营养源,故主要寄生于人体皮脂腺丰富部位如胸、背、头、面和颈等部,是一种条件致病菌。
 临床表现
临床表现
临床表现:
1.
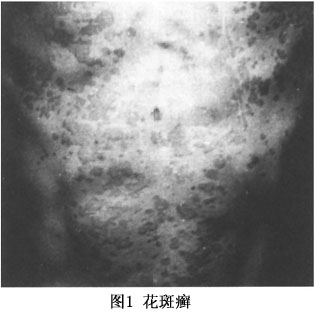
花斑癣(
tinea versicolor) 为皮肤浅表感染,损害为多数灰黄色、褐色或污褐色甚至灰黑色斑疹,若频繁洗澡,可现淡红色。斑疹初发如帽针大小,逐渐增大,如扁豆或小指甲盖大,数目逐渐增多。可相互融合,侵及广大皮面,损害边缘清楚,表面微发亮,搔抓时有麸皮样鳞屑。症状减轻或入冬处于静止状态,则呈减色斑(图1)。次年又发。经过缓慢。好发于成年人,男性多见。
2.
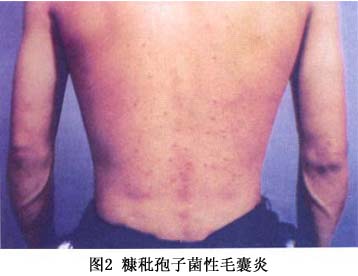
糠秕孢子菌毛囊炎 多见于中青年,平均发病年龄在30岁左右,男多于女,皮疹表现为小粟粒大暗红色丘疹或毛囊性小脓疱,呈弥漫性散在分布,好发部位为前胸、背部、双肩、颈部,少数见于前臂、小腿和面部。自觉中度或轻度瘙痒,亦有的伴灼热和刺痛感(图2)。少数病例可与
花斑癣合并存在。
3.系统性感染 临床表现与年龄相关。
(1)1岁以下婴儿组:严重基础疾病为低体重出生
早产儿、呼吸窘迫、支气管发育不良、
吸入性肺炎、先天性心脏病、坏死性肠炎、腹部畸形等。以体温突然升高、呼吸暂停、心动过缓为常见表现。另可见肺炎、间质性肺炎、呼吸窘迫、嗜睡、营养不良和呼吸衰竭等表现。
(2)儿童及成人组:严重基础疾病为
再生障碍性贫血、白血病、小肠切除术后、出血性坏死性胰腺炎及脏器肿瘤等。多有突然发热、畏寒、恶心、呕吐、肌无力等症状,可有咳嗽、体温不稳定、关节疼痛等表现。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
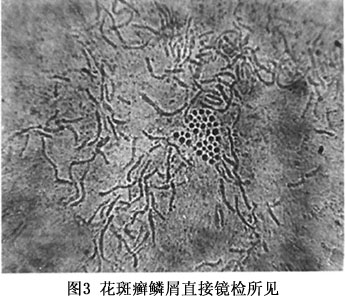
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防